#05

- 佐々木 毅
- 東京大学大学院
- 医学系研究科
特任教授
- 石黒 宏史
- 株式会社インテック
- 社会基盤事業本部
医療ソリューション営業部
上級プロフェッショナル
医療現場の課題解決と安心な未来に欠かせないITの力。
医療業界の人手不足が深刻です。さらに、コロナ禍で、医師や看護師の過重労働問題がクローズアップされました。多忙さゆえに、誤診が起きる可能性も否定できません。医療の現場にITが入ることで、これらの課題を解決できないのでしょうか。
本記事では、東京大学大学院医学系研究科 次世代病理情報連携学講座 特任教授の佐々木毅さんをお招きし、インテックの医療ソリューション営業部シニア・マネージャーの石黒宏史と「医療×ITで実現したい未来」について対談を行いました。
本記事では、東京大学大学院医学系研究科 次世代病理情報連携学講座 特任教授の佐々木毅さんをお招きし、インテックの医療ソリューション営業部シニア・マネージャーの石黒宏史と「医療×ITで実現したい未来」について対談を行いました。
「医療現場に存在する労働問題」
2024年4月からは医師の働き方改革が進められますが、医療現場の労働環境の問題について教えてください。
こうした医師の働き方の現状を変えていく必要があります。コロナ禍で医療崩壊という言葉が聞かれたように、医療現場は逼迫しています。そこで2024年4月から医師の働き方改革が進められ、原則として、医師の時間外労働は年間960時間に制限されることになります。
石黒さん
(以下、敬称略)
(以下、敬称略)
そのような医療現場の逼迫に対する打ち手の1つとしてIT化があり、病院の電子カルテの導入などもそれに該当します。ただし、実は大きな病院ではかなり普及が進んでいるものの、それだけでは本質的な課題の改善にはつながりません。

※対談はマスク着用で実施し、撮影時のみマスクを外しています。
私の担当は病理分野のため、そのお話をさせていただきます。病理医の先生は病理診断を通じて、人体から採取された細胞や組織を光学顕微鏡などで観察して検体検査を行い、病変を診断します。例えばがん細胞が悪性なのか良性なのか、胃カメラの画像だけでは判断できないような場合に、検体検査によってどの抗がん剤や治療薬が効くのか判断を行っているのは、実は問診などを行っている臨床医ではなく、病理医です。
ところがこの病理医は、日本全国に2,642名(2022年11月時点)しかいません。しかも都市部に集中していて、地方には少ないのが現状です。遠隔診療という解決策がありますが、普及はまだまだです。
佐々木
人口あたりの割合でみても、日本の病理医数はアメリカの3分の1以下です。また、アメリカの病理医は年収が高く人気も高いのですが、これまでの日本はそうではありませんでした。最近は診療報酬が改定され、重要な治療方針を決定している病理診断そのものの認知が広がったことで、病理医を目指す若い医学生も少しずつ増えています。
「IT化が進む医療業界の現在地と将来」
医療業界のIT化はこれまでどのように進んできたのでしょうか。
石黒
まずは1999年に電子カルテが登場しました。また、医師がスタッフに出す、採血や薬の処方といった指示の電子化も進み、伝達が正確になり、記録化されることで、他のスタッフでもあとから振り返って抜け漏れをチェックできるといった技術が生まれました。
病理の世界でも、これまで顕微鏡による診断が中心でしたが、最近では顕微鏡を覗いての診断ではなく液晶モニタに表示される画像をみて診断する施設もあります。今後、これまでIT化が進んでいなかった部門や業務のデジタル化が進むことによってITの活躍する場面はますます増えてくると予想しています。
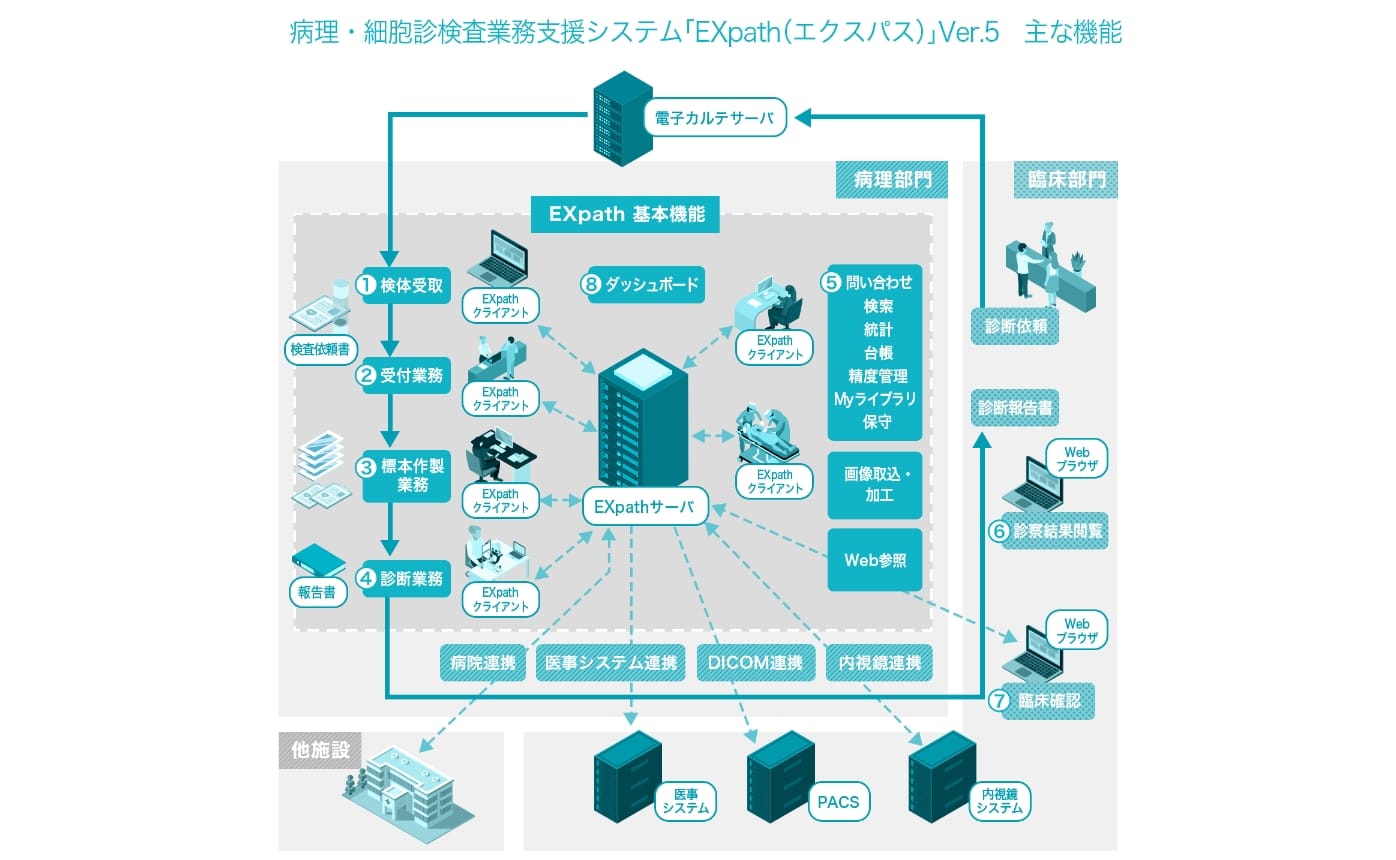
そしてインテックでは、1996年から病理・細胞診検査業務支援システム「EXpath(エクスパス)」を開発し提供を開始しました。病院内では様々な診療科で病理検査の依頼が発生しますが、依頼のあった検査を行った後、依頼元の先生が病理診断結果を電子カルテで見られるようにする。その一連のワークフローを実現しているシステムです。
さらに進んで2016年頃からインテックでは、医療機関同士を結び、「EXpath」で遠隔診断支援などを行えるように支援しています。
佐々木
かつては他の先生の持っているカルテを見ることができない時代がありましたが、ITシステムによって、個々の医師が持っているデータをプラットフォーム上で共有できるようになり、診断の精度が高まりました。

治療の進捗状況を私たち病理医が見られるようになったことで、病理医の診断に対してどのような治療が行われていて、どのような病変の可能性があるかをつぶさに知ることができる。個人の記録から部門システムへ、統合システムへと発展することで、診断や治療の精度が高まってきています。
さらに今後、個々人の既往歴やお薬手帳の履歴などがマイナンバーカードと紐付いてクラウド化されれば、災害などの緊急時、患者さんの既往歴や診断記録が分からないようなタイミングと状況でも適切な処置ができるようになるかもしれません。いわゆる「パーソナルヘルスレコード」と私たちが呼んでいるものです。
過去の診断記録が細かく残っていないことによる誤診も実際に現場では起きています。患者さんご本人が細かく覚えていないような診断記録や投薬記録が残ることで、救える命は確実に増えるのです。
このパーソナルヘルスレコードの実現には、病院間でのデータ連携も不可欠になります。国立大学病院の間ではデータのバックアップシステムがすでに稼働していますが、将来的には、すべての病院、かかりつけ医の持つデータもつながるといいですね。
医療機関のデータの統合、患者さんのデータの統合へとIT化が進んでいくことは、患者さんにとっても大きなメリットがあると考えています。
「医療情報のデータ化、ネットワーク化が患者へメリットをもたらす」
医療機関の連携が進むとどのような課題解決につながるのでしょうか。
石黒
病理医の先生は人数が少なく1つの病院内に一人しかいないことも珍しくありません。実は病理医にも、消化器系に強い、循環器系に強い、というように専門分野がありますが、それでも一人で診なければならないとなると、心細いですよね。医療機関が繋がることによって、これまでは院内の情報しか得られなかったのが、連携しているすべての医療機関から情報が得られるようになり、お互いに相談できる相手が増えます。また、同じことを患者さんに何度も聞いたりするような重複やムダも減るのです。
さらに今後は、医療の業務フローを改善できることにも繋げることができるようになると考えています。今、佐々木先生と取り組んでいるのが「未伝達」の問題ですね。
佐々木
過去に実際に起きた事例ですが、病理診断の診断結果が患者さんに未伝達だったがゆえに、5年後に進行がんでみつかったケースがありました。つまり、病理医からのレポートの中で診断結果が臨床医に伝わっていなかったことで起きた医療過誤です。未伝達が起きたがゆえに、救えるはずだった命が救えず、患者さんにとっては取り返しのつかない状態で亡くなってしまったケースも少なからずあります。
こうした未伝達を防ぎ、起きないようにアラートを発するシステムの実用化を、インテックさんと今取り組んでいるところです。
石黒
臨床医はさまざまな患者さんを多く診ていますから、見逃しや伝達漏れが起きる可能性は残念ながらたくさんあります。また、病理診断で人体から採取した細胞や組織を画像化するまでの行程にも手作業が多く、間違いが発生する可能性があります。そういった手作業を「EXpath」で自動化したり、アラートを上げられるようにすることでも医療過誤のリスクをできるだけ減らせるご支援ができると私たちは考えています。デジタルデータ化が進めば、AIによる画像診断支援なども普及していくでしょう。
「最適な医療提供の実現を目指す取り組み」
IT化が進みつつあるなかで、AI活用はどのような形で始まっているのでしょうか。
佐々木
病理医がその病院内に一人しかいない割合は、全体の5割弱も存在します。さきほどもお話が出ましたが、この状態を遠隔医療によってダブルチェックできる体制を整えていけば、診断の精度はかなり上がっていきます。
AIによる病理診断を行うことは実際にはかなり難しく、完全自動化はアメリカも含めてまだ実現できていません。ただ、左右の臓器を間違えないようにするといった診断サポートを行える程度にはなっています。まずはデジタル化によって、人の代わりにダブルチェックを行える体制を目指すことが先決でしょう。
AIの活用事例でいうと、患者さんにウェアラブルデバイスを付けてもらって、そこから拾えた情報の中から必要なデータだけをAIで集める、といった取り組みは行われています。あるいは、問診中に医師が発した言葉を自動音声入力とAIで自動カルテ化する、といったことも研究しています。これは逆に、病理医の観点で見れば必要なことを、臨床医が患者さんから聞いていない、といった事象にもアラートを上げられるようになるかもしれません。
さらに将来は、さまざまな患者さんの持つデータを集めてAIで分析することで、より最適な医療の提供を実現できる未来も描いています。
石黒
医療現場にはさまざまな課題が存在することを私たちは医師の方々から聞き、先生たちを支えることしかできません。しかし私たちはIT技術を使って課題解決できることがあるのではないかと常に考え、お手伝いできる立場でいることが使命です。今後、加速度的に進むことが予想されるデジタルパソロジーを通じて、病院様と一緒にITベンダーの立場から質の高い医療をより多くの人にご提供できる仕組みづくりを行っていきたいと考えています。
※本記事の内容は、2022年11月1日時点のものです。


佐々木 毅Takeshi Sasaki
東京大学大学院医学系研究科次世代病理情報連携学講座
特任教授日本病理学会常任理事・医療業務委員長、医療安全学会理事.文科省、厚労省、総務省等の多くの検討部会委員を務める。専門は病理・細胞診断、ゲノム医療、医療情報・経済、医療安全、AIプログラム医療機器開発(SaMD)など。
特任教授日本病理学会常任理事・医療業務委員長、医療安全学会理事.文科省、厚労省、総務省等の多くの検討部会委員を務める。専門は病理・細胞診断、ゲノム医療、医療情報・経済、医療安全、AIプログラム医療機器開発(SaMD)など。

石黒 宏史Hiroshi Ishiguro
株式会社インテック社会基盤事業本部
医療ソリューション営業部
上級プロフェッショナル1987年4月インテック入社。機械メーカと共同で多軸制御の産業用ロボット開発に従事。
1994年からEXpath事業の立ち上げに携わり、商品化を実現後も、開発、保守、営業、管理者として事業を推進。現在は営業の傍らデジタルパソロジーを中心に新規事業企画に従事している。
医療ソリューション営業部
上級プロフェッショナル1987年4月インテック入社。機械メーカと共同で多軸制御の産業用ロボット開発に従事。
1994年からEXpath事業の立ち上げに携わり、商品化を実現後も、開発、保守、営業、管理者として事業を推進。現在は営業の傍らデジタルパソロジーを中心に新規事業企画に従事している。
TISインテックグループ社員と
外部有識者の方が対談を行うコーナーです。
社会課題の解決のために
叶えたい願いと想いを語るコーナーです。

タイアップ記事をご紹介します。

TISインテックグループの
取り組みについて発信するWEBマガジン

































(以下、敬称略)